
分次手术行上颌窦两次穿孔患者种植修复1例
作者:李灵艳,梁杰,许胜,滨州医学院附属烟台口腔医院
上颌窦穿孔是上颌后牙拔除或囊肿摘除后的常见并发症,若未有效处理后期可发展为上颌窦瘘。以往的研究中针对穿孔口大小选择不同的治疗方式已有了明确的认识,像颊侧组织瓣、腭侧组织瓣、颊脂垫软组织瓣等,在穿孔关闭方面均取得了不错的临床效果,但未能从恢复骨缺损的角度作出考量。在上颌窦穿孔时常伴随着不同程度的牙槽骨缺损,故在关闭软组织的同期进行有效的骨量恢复对于患者后期的种植修复是至关重要的。
上颌窦穿孔后如何在关闭交通口的同时恢复骨缺损,纵观国内外学者尝试了诸多努力。早期有学者移植自体骨、软骨、钛板、钛网等恢复骨缺损,但供区创伤、二次取出、操作复杂等都是不可规避的问题。随着微创理念的深入及材料学的发展,覆盖人工骨充填材料也逐步用于修复上颌窦穿孔。
国内李晓宇 等使用脱细胞真皮基质联合牛骨在拔牙同期修复大的交通孔(5 mm×5 mm以上) 及骨缺损。国外Kara 等报道了2 例在穿孔时立即行上颌窦外提升术,用胶原膜修复穿孔处,联合异种骨恢复骨缺损同期种植,仅通过1 次手术完成了软硬组织的恢复及种植体的植入。此外,Baek 等报道了1 例同本文相似的上颌窦两次穿孔的病例,其利用骨钉固定胶原膜形成新的窦底,同期窦内植骨,择期进行种植。
等使用脱细胞真皮基质联合牛骨在拔牙同期修复大的交通孔(5 mm×5 mm以上) 及骨缺损。国外Kara 等报道了2 例在穿孔时立即行上颌窦外提升术,用胶原膜修复穿孔处,联合异种骨恢复骨缺损同期种植,仅通过1 次手术完成了软硬组织的恢复及种植体的植入。此外,Baek 等报道了1 例同本文相似的上颌窦两次穿孔的病例,其利用骨钉固定胶原膜形成新的窦底,同期窦内植骨,择期进行种植。
综上所述,基于小样本的病例报道,部分学者倾向于修复穿通孔的同期行骨增量,但存在手术操作复杂、技术敏感性高、创伤较大等问题。尤其是破损的上颌窦黏膜对于口鼻腔环境的隔离、细菌的封闭作用较差,若材料进入上颌窦,极有可能引发感染、影响成骨、甚至植骨失败。相比之下,若能分次手术,先确保黏膜的完整性再行骨增量,便能有效地避免上述问题。
目前,关于此类病例尚未达成统一性认识,且分次手术的报道极为罕见,滨州医学院附属烟台口腔医院近期收治了1 例上颌窦两次穿孔且伴垂直向骨缺损的患者。通过采用简单的分次手术方案,先修复穿孔,择期行骨增量,最终成功实现了种植修复。现将此病例详细报道如下。
1. 病例资料
1.1 病史
男,20 岁,1 年前拔除右上后牙时伴上颌窦穿孔,拆线时已愈合,近期欲于外院修复,被诊断为“拔牙窝与上颌窦交通、无法种植”,遂来诊我院。
1.2 检查
1.2.1 颌面部检查
面部对称,比例协调,笑线适中,平直面型。关节无弹响,活动对称。张口度正常,开口型对称。
1.2.2 口内检查
16 牙缺失,牙龈状况良好,未见瘘道,缺牙区近远中距10 mm,邻牙、对牙合牙未见异常(图1a~c)。
1.2.3 影像检查
颌面部锥形束CT (cone beam computed tomography,CBCT) 示双侧髁突未见异常。16 牙牙槽骨高度2 mm,宽度7 mm。右侧上颌窦内影像均匀,窦底处骨板影像不连续且与16 牙牙槽嵴顶相通,形成3 mm×2 mm×2 mm类圆形低密度缺损区(图2a、d)。
1.3 诊断
上牙列缺损伴16 牙区牙槽骨缺损、上颌窦穿孔(垂直向骨量不足、窦底与原拔牙窝骨缺损区交通)。
1.4 治疗计划
尝试分次手术,先恢复上颌窦与拔牙窝交通处骨缺损,形成完整的上颌窦底形态;再行上颌窦外提升术改善垂直向骨缺损,骨量完全恢复后行种植修复。
1.5 治疗过程
1.5.1 恢复上颌窦与原拔牙窝相通处骨缺损
切开翻瓣,可见与影像检查一致的骨缺损区与上颌窦相通,且探及上颌窦底黏膜不完整,捏鼻鼓气试验呈阳性,彻底搔刮去除肉芽组织,去除牙槽骨穿通隧道内及上颌窦底骨板处的肉芽组织,于交通隧道内填塞胶质银明胶 海绵至窦底处,于牙槽嵴顶表面覆盖Bio-Gide 胶原膜(Geistlich 公司,瑞士)(图1d~f)。术后3 个月CBCT 示上颌窦底完整、有连续性,窦嵴距2 mm(图2b、e)。
海绵至窦底处,于牙槽嵴顶表面覆盖Bio-Gide 胶原膜(Geistlich 公司,瑞士)(图1d~f)。术后3 个月CBCT 示上颌窦底完整、有连续性,窦嵴距2 mm(图2b、e)。
1.5.2 恢复垂直向骨缺损
3 个月后行上颌窦外提升术:小范围开窗,充分完整剥离,捏鼻鼓气试验呈阴性,将Bio-Gide胶原膜的一部分置入窦底处用以保护反复穿通的黏膜,植入Bio-oss 骨粉(Geistlich 公司,瑞士)后,将另一部分暴露于外侧壁的Bio-Gide 胶原膜于颊侧反折后膜钉固定(图1g~i)。术后10 个月CBCT 示16 牙术区窦底内可见高密度影像,成骨良好,可用骨高度约11 mm(图2c、f)。
1.5.3 骨量恢复后行种植修复
待上颌窦外提升术后10 个月于16 牙处植入士卓曼4.8 mm×10 mm RNSP TiZr 种植体(Straumann集团,瑞士) 1 枚,植入扭矩30 N.cm,旋入愈合基台,3 个月后行冠修复(图3a~b)。
1.6 临床转归
现临床随访2 年,患者使用良好,未见异常,效果满意。
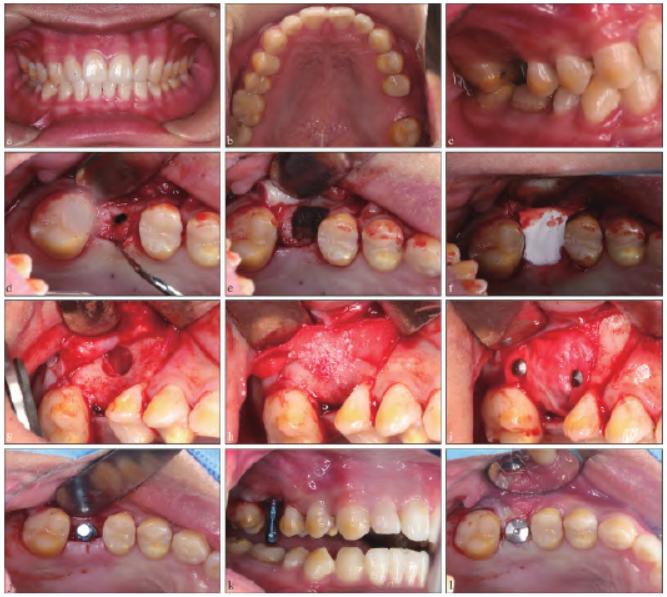
图 1 口内资料。a~c:术前口内照;d:牙槽嵴顶处骨缺损与上颌窦相通;e:填塞胶质银明胶海绵至窦底;f:覆盖Bio-Gide 胶原膜;g:3 个月后行上颌窦外侧壁开窗、黏膜完整;h:Bio-Gide 胶原膜的一部分置入窦底,植入Bio-oss 骨粉;i:Bio-Gide 胶原膜的另一部分于颊侧反折后膜钉固位;j~l:种植体植入。
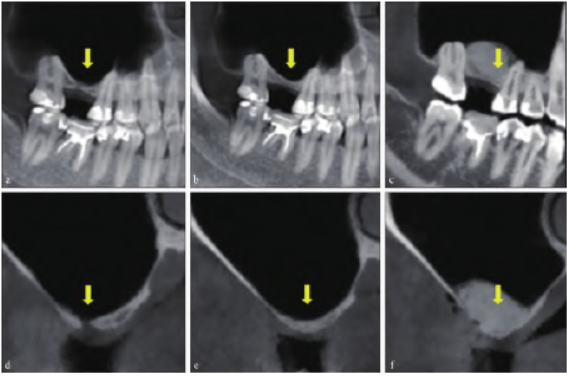
图 2 患者CBCT。a:矢状面观术前;b:矢状面观第一次手术后;c:矢状面观第二次手术后;d:冠状面观术前;e:冠状面观第一次手术后;f:冠状面观第二次手术后。箭头示上颌窦底。
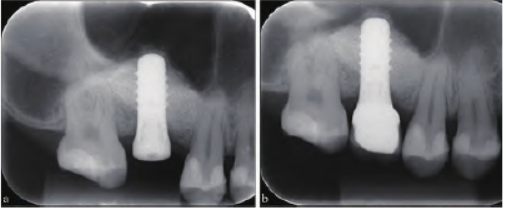
图 3 患者根尖片。a:种植术后;b:种植修复后。
2. 讨论
上颌窦穿孔是由于软组织和骨组织的缺损而导致口腔与上颌窦间形成交通性孔道。其不同于上颌窦外提升中的上颌窦黏膜穿孔,前者是上颌窦底不连续,牙槽骨是缺损的,而后者仅仅是黏膜的穿孔。对于上颌窦穿孔或上颌窦瘘形成后,上颌窦底骨板不连续且伴有垂直向骨缺损的病例,该如何行软硬组织恢复后种植修复,目前尚未形成统一性共识。回顾国内外的研究,部分学者倾向于一次手术高效完成软硬组织的修复。
Baek等虽肯定了同期修复取得了良好效果,但特别指出由于同期植骨,彻底的炎症控制、预后不确定性所要求的长期后续随访是非常必要的。若能分次手术,上述问题可有效避免。目前,分次手术的报道较为罕见。本文尝试采用分次手术,降低了治疗难度,先恢复上颌窦黏膜的完整性,从根本上防止感染,避免后续的骨暴露、移位、感染失败的可能。
此外,此患者为上颌窦两次穿孔,施耐德膜的质地、成骨能力对同期行骨增量均面临着挑战。尽管国内有学者首次采用“冰淇淋蛋筒技术”在修复交通孔的同期完成了骨增量。但其修复的是水平向骨缺损,并非本文讨论的垂直向骨缺损。其更适合于修复3~5 mm的上颌窦穿孔,伴水平向骨缺损的病例。
综上所述,分次手术能降低手术风险、简化治疗难度。对于封闭上颌窦穿孔的材料,最早期的碘仿纱条、氧化锌 混合糊剂、致密聚四氟乙烯膜等,因受限于其不可吸收的性能,现已不属于理想的充填物。以往有使用可吸收的聚乳酸-羟基乙酸与β-磷酸钙混合体、聚甘醇酸或聚二氧杂环己酮等填塞口腔上颌窦瘘口,但其临床治愈效果不稳定。
混合糊剂、致密聚四氟乙烯膜等,因受限于其不可吸收的性能,现已不属于理想的充填物。以往有使用可吸收的聚乳酸-羟基乙酸与β-磷酸钙混合体、聚甘醇酸或聚二氧杂环己酮等填塞口腔上颌窦瘘口,但其临床治愈效果不稳定。
近些年来,有报道使用富血小板纤维蛋白、浓缩生长因子,展现出了良好的临床效果,但其需要特殊的仪器制备、操作流程要求严格、临床普及率有待加强。国内有学者使用胶原蛋白塞充填穿通区,取得了明确的疗效。此外,明胶海绵同胶原蛋白塞均具备减少出血、稳定血凝块、保护创面,可用于穿孔口的关闭。但其抗菌性能有待加强,这对术后感染的发生是至关重要的。尤其本病例为上颌窦两次穿孔,尽管笔者已仔细搔刮,但肉眼甚至是鼻内镜下均无法达到彻底清创,所以安全可靠的充填材料对于本病例是必需的。
纳米银材料兼备良好的抗菌性能,能有效抑制充填创面的感染。本文所使用的胶质银明胶海绵是5%的胶质银与明胶海绵的混合体。除了兼备明胶海绵的良好特性,随着明胶海绵的吸收,缓慢释放出来的纳米银离子,能够破坏细胞膜、凝结蛋白质、抑制酶活性、减少炎症因子表达、形成杀菌抑菌的“杀菌库”。它能够消除革兰阴性菌、耐药菌等口内所有微生物。
此外,胶质银明胶海绵经γ 射线消毒、完全无菌,通常1 个月至数月前后被吸收,结合本病例小范围的上颌窦穿孔及牙槽骨缺损区,材料的吸收时间与软硬组织缺损恢复时间相近,无需二次取出、操作简便。同时,受启发于一些学者利用明胶海绵行上颌窦提升展现了其良好成骨的效果。所以,胶质银明胶海绵是适合此类病例的较好选择。
此外,在牙槽嵴顶表面覆盖Bio-Gide 胶原膜,阻挡生长较快的软组织,为新骨的再生提供充足的空间,这也是第一次手术能有效恢复骨缺损的重要保障。当然,在确定手术闭合程序时应充分考虑多种因素像感染的存在、缺损的大小、诊断的时机以及患者的病史等。
综上,采用胶质银明胶海绵充填上颌窦穿孔分次手术行上颌窦内植骨,术式简单、安全可靠、经济有效、易于推广,可作为处理小范围穿孔伴垂直向骨量不足的较好选择。当然,在出现上颌窦穿孔时寻求既能有效在修复穿孔同期更好地保存拔牙窝骨量,同时又不会给患者带来额外的创伤、经济负担的修复方式,才是从根本上解决此类病例的关键。像Scavia 等提出对于拔牙同期出现上颌窦穿孔的病例,立即于窦底填塞一种胶原蛋白绒毡材料,同期植入碳酸盐-磷灰石行牙槽嵴保存联合开放屏障技术,强调修复上颌窦穿孔的优势,同时实现牙槽嵴的保存和再生,就是很好的思路。未来理想的术式应满足软硬组织的修复、操作简便、安全可靠、经济微创、易于推广。
来源:李灵艳,梁杰,许胜.分次手术行上颌窦两次穿孔患者种植修复1例[J].华西口腔医学杂志,2025,43(03):442-447.
