
胸椎中段Andersson损害:1例
作者:湖北中医药大学附属医院(湖北省中医院) 张鑫
安德森损害(AL)是一种在强直性脊柱炎 (AS)中晚期发生的严重并发症,AS是一种主要累及脊柱及骶髂关节的慢性自身免疫系统疾病。AS病变晚期可在不受外力或很小外力的作用下发生骨折
(AS)中晚期发生的严重并发症,AS是一种主要累及脊柱及骶髂关节的慢性自身免疫系统疾病。AS病变晚期可在不受外力或很小外力的作用下发生骨折 ,临床多以Chance骨折多见。骨折后患者可无明显临床表现。AS患者在低能量骨折后部分患者可以自愈,一些患者未及时治疗可发展成AL。AL常发生在胸腰结合段,上胸背部罕见报道,容易导致局部疼痛、后凸畸形或伴随脊髓神经损伤。由于长期以来一直缺乏相关发病机理、诊断标准、治疗方案等方面的研究和行业共识,且其临床表现、影像学表现与脊柱结核
,临床多以Chance骨折多见。骨折后患者可无明显临床表现。AS患者在低能量骨折后部分患者可以自愈,一些患者未及时治疗可发展成AL。AL常发生在胸腰结合段,上胸背部罕见报道,容易导致局部疼痛、后凸畸形或伴随脊髓神经损伤。由于长期以来一直缺乏相关发病机理、诊断标准、治疗方案等方面的研究和行业共识,且其临床表现、影像学表现与脊柱结核 高度相似,临床上鉴别尚无特异性指征,常常延误病情或误诊。本院收治1例胸椎中段(T7)AL患者,现将其诊疗过程及文献复习报道如下。
高度相似,临床上鉴别尚无特异性指征,常常延误病情或误诊。本院收治1例胸椎中段(T7)AL患者,现将其诊疗过程及文献复习报道如下。
病例报告
患者男性,82岁,因胸背部疼痛3个月余于2023年6月就诊。患者3个月前因咳嗽 后突感胸背部疼痛,不能平卧。3个月前行肺部CT提示:双肺散在感染;T7骨质破坏(结核?),被诊断为肺部感染,脊柱感染(结核待排),后行抗感染及四联抗结核治疗,治疗后查痰培养
后突感胸背部疼痛,不能平卧。3个月前行肺部CT提示:双肺散在感染;T7骨质破坏(结核?),被诊断为肺部感染,脊柱感染(结核待排),后行抗感染及四联抗结核治疗,治疗后查痰培养 、真菌培养、镜检抗酸杆菌、肿瘤标志物
、真菌培养、镜检抗酸杆菌、肿瘤标志物 (TAP)均阴性。胸背部疼痛逐渐加重,遂来本科就诊。
(TAP)均阴性。胸背部疼痛逐渐加重,遂来本科就诊。
患者就诊时固定侧卧体位 ,不能仰卧,偶有发热
,不能仰卧,偶有发热 。胸腰背棘突广泛压痛、椎旁压痛(+),叩痛(+),T5~7椎体处压痛及叩击疼痛为甚,双侧胸肋部压痛及叩击疼痛(+),腰背部活动明显受限,鞍区感觉正常,其余双下肢神经检查正常,双下肢肌力、末梢血运、感觉正常。余肢体未见异常。VAS评分8分。于本科完善X线片、CT及MRI(图1a~1e),血液生化检查显示血沉、超敏C反应蛋白及降钙素
。胸腰背棘突广泛压痛、椎旁压痛(+),叩痛(+),T5~7椎体处压痛及叩击疼痛为甚,双侧胸肋部压痛及叩击疼痛(+),腰背部活动明显受限,鞍区感觉正常,其余双下肢神经检查正常,双下肢肌力、末梢血运、感觉正常。余肢体未见异常。VAS评分8分。于本科完善X线片、CT及MRI(图1a~1e),血液生化检查显示血沉、超敏C反应蛋白及降钙素 原均升高,HLA-B27阳性,抗结核杆菌抗体(-),TB-spot结果阴性。
原均升高,HLA-B27阳性,抗结核杆菌抗体(-),TB-spot结果阴性。
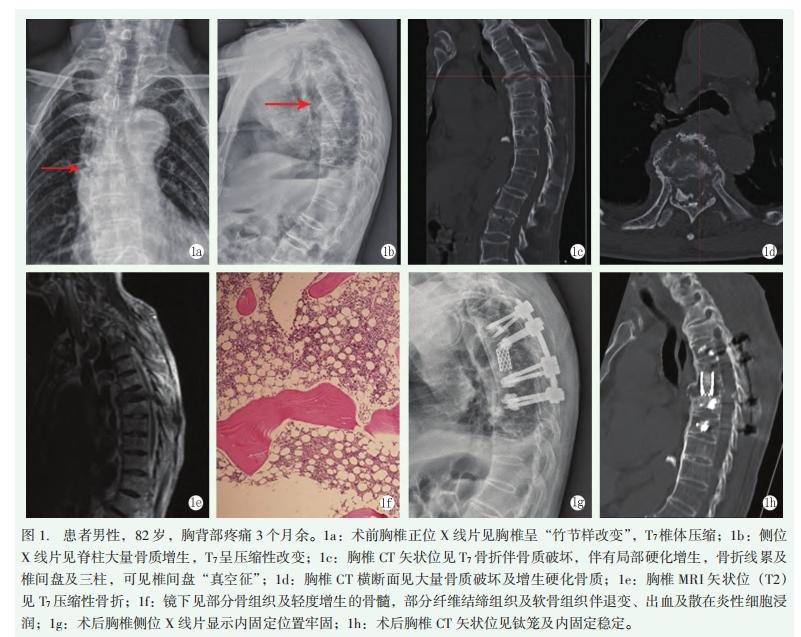
入院后给予抗炎、止痛、营养神经等对症治疗,复查血液生化显示血沉、超敏C反应蛋白升高、白蛋白降低。经治疗后患者症状未见缓解,疼痛加重,下肢肌力逐渐减退,保守治疗无效。于2023年6月6日行显微镜下胸椎骨质破坏伴病理性骨折病灶清除+椎管减压+脊柱重建+椎间植骨融合+椎弓根强化钉棒系统内固定术。术中病灶区域未见干酪样坏死、脓肿形成、明显死骨和炎性肉芽组织。术后病检(图1f)及免疫组化提示:镜下见部分骨组织及轻度增生的骨髓,部分纤维结缔组织及软骨组织伴退变、出血及散在炎性细胞浸润;免疫组化结果:PCK(-)、SMA(+)。术中表现及病理结果排除脊柱结核,结合临床表现、相关影像学及病理结果确诊为“AS合并AL”。患者术后恢复良好,疼痛明显缓解,术后1周下地活动无不适,复查结果示内固定位置满意(图1g,1h)。术后定期复查,症状好转,各项感染指标均正常。出院后随访至今,疼痛明显缓解,治疗效果显著,患者生活质量明显提高。
讨论及文献综述
AL是AS后期比较容易发生的并发症,该病在1937年被Andersson提出。AL被描述为一种发生于经椎间盘的破坏性病变。常累及三柱,可导致病灶局部的剧烈疼痛、后凸畸形甚至神经损害。据报道,AL的发病率为1.5%~28%,好发部位为胸腰结合段,颈椎部位的报道常合并明显外伤骨折,而在上胸椎罕见报道。大量研究表明,AL的发病率与长期的AS和脊柱的僵硬程度有关。长期患AS或者脊柱强直明显的患者,AL发病率显著上升。AS合并AL的发病机制目前并不明确。目前主流观点分为两类:炎症性和创伤性。这两种不同的分型方式依据主要来源于AL患者的MRI特点。还有一种观点认为是由于应力集中导致的。应力集中并不能很好地解释创伤学说,因为应力集中导致的骨折会先影响后柱而较少累及前柱。AL在临床上常表现为胸腰段的进行性疼痛或在轻微外伤后的进行性疼痛;也可以是无症状的;或由于神经根或脊髓压迫出现根性疼痛或间歇性跛行。体格检查时可发现AL节段局部叩痛、胸腰段后凸等。AS患者主诉为长期的疼痛时,医师应该注意有可能是AL损害,避免诊断为AS活动期疼痛。本病例患者主诉为长期胸背部疼痛,无明显外伤史,结合既往AS病史,在诊疗时应该考虑到AL的可能。AL分为3型,Ⅰ型累及椎体边缘的椎间盘盘状表面(又分为a型和b型)。a型累及程度较b型轻。Ⅱ型累及椎体终板的软骨部分(又分为c型和d型)。c型和d型因为累及软骨终板的位置不同而有区别,d型累及终板中央,类似于许莫氏结节。Ⅲ型包含两者(e型),既累及椎间盘又累及软骨终板。
临床上直接诊断为AL的病例较少,或者能直接诊断AL的条件不足。一般来说,诊断为AL需要进行诊断性治疗或者进行活检排除其他原因后考虑。有报道(99m)Tc-MDP骨显像 对于诊断AL是有帮助的。实验室生化指标检查(血沉、C反应蛋白、白细胞等)对于AL的诊断效能有限。这些指标与AL损害无明显相关性,与周围的受累关节范围大小有相关性。所以在临床上AL的诊断难度通常比较大,误诊率较高,尤其非典型的AL病例,常误诊为其他原因的脊柱炎或者椎间盘炎、AS的活动期、脊柱结核等。AL常常因为在X线片上难以发现的骨折发展而来,如果临床医生经验不足,通常很难发现这种细微的三柱骨折。通常这类患者需行CT或者MRI检查,进一步确定是否有骨折或者椎间盘的“真空征”。本例患者提前使用了抗结核药物、抗菌药物及肿瘤标志物的生化检查,在排除其他疾病并结合病理学证据才诊断为AL。AL患者与AS活动期患者的主诉都是长期的胸腰部疼痛。两者临床症状相似,但是体格检查易于鉴别。AL患者表现为长期的局部性疼痛,一般不涉及全脊柱,伴有严重的胸腰椎活动受限,常伴有神经症状和后凸畸形。并且AL患者的疼痛在负重或者活动后明显加重,卧床休息和夜间较轻。AS活动期患者表现为全脊柱甚至全身疼痛。AS患者疼痛时伴有晨僵,活动后晨僵缓解但疼痛会加重。卧床休息或者夜间疼痛不减轻甚至加重,影响睡眠。
对于诊断AL是有帮助的。实验室生化指标检查(血沉、C反应蛋白、白细胞等)对于AL的诊断效能有限。这些指标与AL损害无明显相关性,与周围的受累关节范围大小有相关性。所以在临床上AL的诊断难度通常比较大,误诊率较高,尤其非典型的AL病例,常误诊为其他原因的脊柱炎或者椎间盘炎、AS的活动期、脊柱结核等。AL常常因为在X线片上难以发现的骨折发展而来,如果临床医生经验不足,通常很难发现这种细微的三柱骨折。通常这类患者需行CT或者MRI检查,进一步确定是否有骨折或者椎间盘的“真空征”。本例患者提前使用了抗结核药物、抗菌药物及肿瘤标志物的生化检查,在排除其他疾病并结合病理学证据才诊断为AL。AL患者与AS活动期患者的主诉都是长期的胸腰部疼痛。两者临床症状相似,但是体格检查易于鉴别。AL患者表现为长期的局部性疼痛,一般不涉及全脊柱,伴有严重的胸腰椎活动受限,常伴有神经症状和后凸畸形。并且AL患者的疼痛在负重或者活动后明显加重,卧床休息和夜间较轻。AS活动期患者表现为全脊柱甚至全身疼痛。AS患者疼痛时伴有晨僵,活动后晨僵缓解但疼痛会加重。卧床休息或者夜间疼痛不减轻甚至加重,影响睡眠。
A
L在临床上常被误诊为脊柱结核,此前的文献中多有报道。脊柱结核与AL均主要累及脊柱的椎间盘结构,同样都能引起椎间盘的破坏,椎体的炎性侵蚀和成骨性反应。但是脊柱结核会有低热、盗汗、接触史等症状,同时疼痛、活动受限与AL相比非常轻。脊柱结核还有椎旁或者腰肌脓肿特异性表现,在MRI上易于鉴别。病检结果中的肉芽组织是AL的诊断特征,而非结核或其他类型肿瘤。AL的治疗策略与常见的脊柱骨折治疗策略不同,在预防或者进行保守治疗时,也与强直性脊柱炎的治疗方式大不相同。AL保守治疗时常需制动,这与治疗AS时鼓励活动恰恰相反。在预防或者非手术治疗时,提倡患者绝对卧床休息或者制动。在有外固定支具的保护下,能够很大程度减轻患者疼痛,延缓AL进程。目前没有证据表明,经过长期保守治疗后,AL患者可以恢复。在选择手术治疗时,首先应尽早鉴别患者是否属于AL,还是由于脊柱结核或其他病因导致的骨质破坏。患者剧烈疼痛、病程持续进展、严重后凸畸形以及神经功能障碍是决定是否手术的重要参考。有研究指出,AL患者尽早进行手术干预是必须的。有作者认为,针对AL患者只经后路进行长节段(2~3节段)的融合固定是安全有效的方式,并且仅通过后入路进行稳定固定不需要进行前路的重建及畸形矫正。前路手术可以获得更好的矫形效果和支撑能力,但由于脊柱增生和融合,前入路和手术部位的显露变得尤为困难,也增加了手术并发症的可能。对于AL的后凸畸形来说,通常不需要进行曲度上的矫正,更重要的是维持病变部位的稳定性。后路手术的后凸畸形可以通过病椎的适当截骨来达到矫形的目的,可以经骨折线闭合截骨或者后路SPO截骨等。Zheng等提出了进行非AL病变部位的截骨,进行矢状位矫正来改变整个脊柱的应力结构,对AL有积极的治疗作用,取得了良好的骨性愈合。也有研究报道一些骨科新技术,比如3D打印导板、3D打印截骨器械、骨科机器人辅助等在AL手术中能大大提高置钉准确性和手术安全性。
小结
AL在AS群体中不是罕见的并发症,但在临床诊治过程中,极易被忽略或与脊柱结核相混淆。对于AL的保守治疗是否有效果,目前尚缺乏有关临床病例报道。在患者能耐受的情况下,应优先考虑手术治疗,能够维持病变部位的稳定,更好地促进骨折愈合。在没有比较清晰的体表标志的情况下,如何进行截骨和矫形的手术抉择尚未达成共识。但AS合并AL患者要进行长节段的原位钉棒内固定是必要且合适的。
来源:中国矫形外科杂志2025年12月第33卷第23期
